増えた死因のトップは「老衰」
では「間接のコロナ死」とは何か。そのヒントは「老衰」の激増にある。次の図でもわかるように、昨年もっとも増えた死因は老衰で、コロナより多い。老衰は毎年そう増えたり減ったりするものではないので、この増え方は異常である。
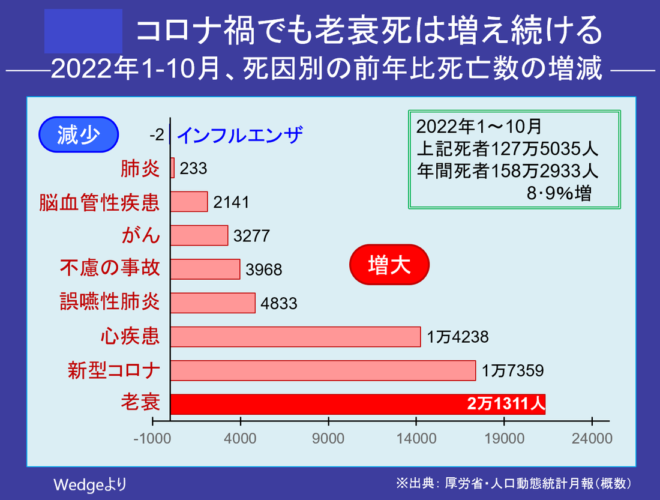
老衰というのは体力が衰えていろいろな基礎疾患が悪化した症例で「死因不明」の別名だが、一昨年から大きく増えている。心疾患も心臓が止まったという意味で、ほぼ同じだ。
奇妙なのは、誤嚥性肺炎が増えていることだ。これは感染する肺炎ではなく、肺に食物が入ったのを救護できなかった場合が多い。不慮の事故(特に転倒)も同じで、救急搬送が間に合わなかったケースが増えた。
こういう死因に共通しているのは、体力の衰えたコロナ陰性の高齢者だったということだ。たとえばある高齢者が誤嚥性肺炎を発症した場合、コロナ陽性だとコロナ病床が確保されているので優先的に治療を受けられるが、陰性だとベッドがあくまで入院できない。
「クラウディングアウト」で全体最適が失われたコロナ病床には最低でも毎月1人50万円の補助金(病床確保料)が出るので、病院には(症状の重さとは無関係に)コロナ患者を優先して治療するインセンティブが発生する。スタッフもコロナ病床に重点的に配置されるので、末期癌の患者が手術を待っているうちに手遅れになったという話も多い。
お世話になっている方の姉が2021年7月にガンの手術を受けるために上京するも、翌月亡くなって葬儀を出すスピード展開。新型コロナの過剰な対策が無ければ末期になる前に手術できて延命できたのかもしれない。 NRDmEDfpab
— マシン語P (@mashingoP) April 7, 2023
100兆円以上にのぼるコロナ補助金が病院のインセンティブをゆがめ、治療の優先順位を変えた疑いが強い。その結果、軽症のコロナ患者がコロナ病床で手厚い治療を受ける一方、重症患者が手遅れになるクラウディングアウト(締め出し)が起こったのではないか。
つまり超過死亡の増えた間接的な原因はコロナ感染ではなく、過剰医療による部分最適化だと思われる。この仮説が正しければ、コロナを5類に落とす5月以降、全体最適に近づいて超過死亡数は減るだろう(これは検証可能な仮説である)。
ただ世界的にみると、日本の超過死亡率はそれほど高いわけではない。むしろ2020年に延命されて「過少死亡」になった高齢者が、コロナ補助金のあおりで延命治療を打ち切られ、世界平均に回帰している。結果的には平均寿命はやや短くなったが、医療保険の赤字は減るだろう。










































